Екатерина Владимировна Быстрова – научный сотрудник Института медицинских клеточных технологий, дерматокосметолог МЦ «Мира» (Екатеринбург)
Аксенова Светлана Николаевна – врач ультразвуковой и функциональной диагностики высшей категории МЦ «Мира» (Екатеринбург)
Одним из методов лечения старческой атрофии кожи (L 57.4) является аугментация (контурная пластика) мягких тканей, которая проводится на нескольких уровнях: дермальном, гиподермальном и супрапериостальном. Составляя план коррекции той или иной зоны лица, мы выбираем вид филлера, его плотность, планируем объем вводимого препарата. Перед началом лечения обязательно делаем контрольные фотоснимки лица пациента, которые используем в дальнейшем для клинической оценки полученных результатов в сравнении с исходным состоянием зон коррекции. Однако такая оценка, безусловно, отличается субъективностью. Зачастую бывает, что у пациента и врача взгляд на достаточность достигнутых изменений не совпадает, встречаются случаи, когда после проведенной процедуры по истечении периода реабилитации появляются нежелательные явления (осложнения) — ощущение плотного образования, либо, наоборот пациент приходит с вопросом «куда делся препарат?». В качестве объективного метода, позволяющего оценить состояние мягких тканей лица до и после коррекции, может быть применено ультразвуковое исследование (УЗИ).
Ультразвуковая навигация в современной косметологии
Ультразвуковое исследование / ультрасонография – неинвазивный, прижизненный, относительно простой метод визуализации внутренних органов с использованием ультразвуковых волн, позволяющий работать в реальном времени и получать изображение в истинном масштабе. Принцип формирования изображения основан на акустическом сопротивлении тканей организма. Достигнув двух сред с различным акустическим сопротивлением, пучок ультразвуковых волн разделяется: одна его часть продолжает распространяться в новой среде, а другая — отражается от нее. Коэффициент отражения зависит от разности величин акустического сопротивления граничащих друг с другом тканей: чем это различие больше, тем больше отражение и, естественно, больше интенсивность зарегистрированного сигнала, а значит, тем светлее и ярче он будет выглядеть на экране аппарата. УЗИ кожи выполняется на аппаратах, оснащенных датчиками высокой частоты. При обычных исследованиях, в частности в косметологии, применяются датчики в 3,0-12,0 МГц. Для специального топографического исследования кожи на уровне гистологических срезов в последнее время выпускаются приборы, оснащенные датчиками 20,0-25,0 МГц и даже 50,0 МГц. Эти приборы используют сугубо в дерматологических исследованиях
Свойство ткани человеческого организма отражать ультразвуковые волны называется эхогенностью. Чем больше жидкости содержит тот или иной орган, тем он выглядит на мониторе темнее, и наоборот. Жидкость визуализируется в черном цвете, а плотные объекты — в белом.

Рисунок 1. Эхограмма здоровой кожи.
На эхограмме нормальная кожа (рис. 1) представлена структурными слоями, имеющими разную эхогенность (Васильченко С.А., 2012). Эпидермис визуализируется в виде узкой гиперэхогенной полоски, иногда прерывистой, с несколько неровным наружным контуром толщиной от 0,03 до 1,0 мм; дерма — в виде полоски повышенной или средней эхогенности однородной структуры толщиной от 0,5 до 4,0 мм (размеры слоев кожи варьируют в зависимости от зоны исследования). Эхогенность дермы обусловлена наличием коллагеновых и эластических волокон. Сосуды в дерме и эпидермисе на неизмененных участках кожи не визуалируются, что объясняется их малым диаметром и низкой скоростью кровотока. С возрастом эхогенность дермы возрастает. Подкожно-жировая клетчатка (ПЖК) представлена на эхограмме как зона пониженной эхогенности с наличием тонких гиперэхогенных перегородок, являющихся отражением пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть, в ячейках которой находится жировая ткань в виде долек. В перегородках располагаются коллагеновые волокна, кровеносные и лимфатические сосуды и нервы. С возрастом количество и интенсивность септ увеличивается. В прилегающих к дерме участках подкожно-жировой клетчатки при осмотре в режиме цифрового доплеровского картирования (ЦДК) видны мелкие артериальные и венозные сосуды. Отделяет гиподерму от мышцы поверхностная фасция, которая визуализируется в виде узкой эхогенной линии. Мышечная ткань гипоэхогенна. На ее фоне хорошо заметен эхогенный перимизий и тонкие прослойки эндомизия внутри мышцы. С возрастом они становятся ярче. Кость визуализируется как гиперэхогенная структура с акустической тенью.
По сравнению с другими методами исследований – компьютерной (КТ) и магнитно-резонансной томографией (МРТ) — УЗИ привлекательно отсутствием радиационного фона и невысокой стоимостью. К тому же, проведение КТ и МРТ требует полного покоя пациента, а УЗИ можно проводить в любых условиях. По сравнению с рентгеном УЗИ дает гораздо больше информации, поскольку мягкие ткани слабо задерживают рентгеновские лучи. УЗИ как неинвазивный метод прижизненного исследования мягких тканей выгодно отличается возможностью количественной оценки структур кожи, в последние 10-15 лет этот вид исследования стал активно развиваться, благодаря появлению высокочастотных датчиков.
Клиническое исследование эффективности УЗ-диагностики при проведении волюмизирующей контурной пластики
В медицинском центре «Мира» (Екатеринбург) в течение двух месяцев было проведено клиническое исследование с целью изучения эффективности применения ультрасонографии как метода объективной оценки состояния мягких тканей лица в клинической практике врача-косметолога и анализа опыта клинической интерпретации результатов УЗИ.
Материалы и методы
В исследование были включены 10 женщин в возрасте 18-45 лет соматически здоровых, без вредных привычек, с нормальным весом. При отборе пациентки прошли обследование у терапевта с целью исключения хронических заболеваний соединительной ткани (НДСТ) и соматической патологии в стадии обострения. Проведена консультация дерматовенеролога для исключения из наблюдений пациенток с хроническими дерматозами. Вес оценивался по индексу массы тела Кетле, в исследование вошли женщины с ИМТ = 18,5-25 кг/м2.
Всех пациентов мы разделили на две группы. Первую, контрольную, группу составили 5 женщин в возрасте 18-25 лет, без видимых инволюционных изменений кожи. Во вторую группу, группу наблюдения, вошли 5 женщин в возрасте 26-45 лет, с наличием показаний к введению филлеров — носогубных складок и носо-щечных борозд различной степени выраженности.
У пациенток обеих групп был проведен сбор анамнеза, осмотр кожного покрова, клиническая оценка выраженности/отсутствия возрастных изменений, проведено УЗИ мягких тканей в носогубной и скуловой областях. Учитывая молодой возраст пациенток группы контроля, отсутствие у них видимых клинических возрастных изменений мы приняли данные УЗИ исследуемых областей за нормальную картину. С этим УЗИ мы сравнили данные УЗИ возрастных пациенток для выявления ультразвуковых признаков возрастных изменений.
После первого УЗИ пациенткам второй группы была выполнена процедура контурной пластики указанных областей лица имплантатом на основе гидроксиапатита кальция. Затем проведено второе УЗИ (после коррекции), которое мы сравнили с первым УЗИ (до коррекции).
Степень коррекции исследуемых областей оценивали двумя способами: клинически и по данным эхограмм. УЗИ в скуловой и носогубной областях: первое – до, второе после проведения коррекции изменений кожи — были выполнены с целью объективизации сравнительной оценки состояния мягких тканей.
Визуализацию и контроль проводимых косметологических процедур проводили на современном ультразвуковом аппарате MINDRAY DS-8 с помощью линейного датчика
L12 — 3E для поверхностных органов и структур, периферических сосудов. Частота датчика 3,0-12,0 МГЦ. При этом использовался как В-режим, так и режим ЦДК. B-режим дает информацию в виде двухмерных серошкальных томографических изображений анатомических структур в масштабе реального времени, что позволяет оценивать их морфологическое состояние. В режиме ЦДК оценивали наличие и характер васкуляризации.

Рисунок 2. Разметка для введения филлеров.
Разметку перед проведением процедуры проводили в положении пациентки сидя, с целью максимального выявления симптомов гравитационного птоза (рис. 2). В носогубную область препарат вводили на уровень ПЖК (субдермально) канюлей 22,0 Gх50,0 мм в объеме 0,3 мл с каждой стороны лица. Использовали линейно-ретроградную технику введения. Точку вкола намечали на 1 см выше и латеральнее комиссуры рта. Препарат распределяли в проекции носогубной складки от крыла носа до точки вкола за три хода канюли (по 0,1 мл препарата на каждый ход).
В скуловой области препарат вводили супрапериостально иглой 25G, болюсной техникой, в две точки с каждой стороны лица. Первая точка (Мак-Грегора) – медиальная, находится на пересечении двух линий (одна линия проводится от крыла носа к козелку уха, вторая — от латерального угла костного края орбиты к комиссуре рта). Вторая точка располагается на пересечении линии, идущей от крыла носа к козелку уха, и перпендикуляра к ней, который проводится от латерального угла костного края орбиты. В каждую точку вводился препарат в объеме 0,3-0,5 мл (объем выбирался индивидуально). Суммарный объем на одну сторону — 0,8 мл
Результаты
В нашем исследовании препарат вводили субдермально и супрапериостально, поэтому мы применяли более низкие частоты. Это позволило хорошо визуализировать жировую, мышечную и костную ткани. Однако эпидермис и дерма сливались в общий тонкий гиперэхогенный слой. За ними визуализировался гипоэхогенный слой гиподермы.

Рисунок 3. Эхограмма молодой кожи (группа контроля).
В группе контроля эхограмма соответствовала вышеизложенному описанию нормальной неизмененной кожи (рис. 3).
Во второй группе до начала коррекции были выявлены различные атрофические изменения тканей средней трети лица.
В носогубной области наблюдали дефицит подкожно-жировой клетчатки — в виде анэхогенного компонента линейной структуры (рис. 4). После введения филлера в этой зоне был отмечен гиперэхогенный компонент в ПЖК с однородной структурой размером 5,0-1,1 мм (рис. 5).

Рисунок 4. Эхограмма носогубной области до коррекции (возрастная группа).

Рисунок 5. Эхограмма осогубной области после коррекции (возрастная группа).
Сравнение эхограмм скуловой области пациенток группы контроля и группы наблюдения до проведения коррекции показало истончение мышечного слоя, относительное уменьшение объема подкожно-жирового слоя у пациенток второй группы. После коррекции филлер лоцировался в области скуловой кости, на участке его введения, в виде гиперэхогенного образования с четкими контурами, однородный по структуре, без дополнительных включений. Размеры локуса 5,4 -3,2 мм (рис. 6).

Рисунок 6. Эхограмма скуловой области после коррекции (возрастная группа).
Проведение УЗИ перед выполнением процедуры инъекционной контурной пластики позволило оценить исходное состояние мягких тканей, наличие их атрофических изменений; полученные эхограммы были достатосчно информативны в плане проведения контроля результатов косметологической коррекции.
УЗИ после процедуры дало возможность весьма достоверно оценить глубину введения имплантата, определить зону проекции на поверхности коже участка расположения филлера в тканях. Определяя размеры гиперэхогенного образования, которое визуализируется в трех плоскостях, можно было установить количество введенного препарата (в случае болюсной техники введения).

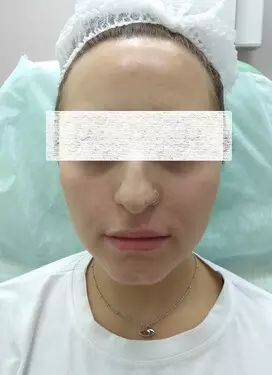
Рисунок 7. Сравнение клинической оценки результатов коррекции (до и после).
Сравнение клинической оценки результатов коррекции (рис.7) и УЗ-картины показало полное их совпадение. Однако через месяц УЗ-картина состояния мягких тканей исследуемых областей дала больше информации, чем стандартное наблюдение в динамике.
Результаты контроля через 1 месяц и 2 месяца после проаведения инъекционной контурной пластики лица будут представлены по окончании наблюдения за пациентками в динамике, которое в настоящее время продолжается.
Выводы
В проведенных наблюдениях была продемонстрирована диагностическая ценность УЗИ в косметологии. Этот объективный метод исследования позволяет изучить строение кожных покровов и оперировать количественными результатами оценки, необходимыми для соблюдения принципа доказательности. Сопоставление результатов УЗИ и клинической картины повышает достоверность данных, полученных при обследовании. Этот метод рекомендован к применению в лечебно-диагностическом процессе для верификации и контроля, и оценки эффективности лечения, а также для экспертизы качества оказанных медицинских услуг. Основными направлениями использования ультразвуковой диагностики в косметологии являются определение признаков старения кожи, оценка эффективности терапии, предварительное обследование и контроль после введения косметических препаратов.
Литература
- Васильченко С.А., Тонэ Н.В., Костенко Л.В., Бурков С.Г. Ультразвуковая диагностика опухолей кожи в планировании объема хирургического вмешательства // SonoAce Ultrasound №24.- 2012.- С. 75-81.
- Насникова И. Ю., Маркина Н.Ю., Кудрина М. И., Макаренко Л.И., Каллистов В.Е. Возможности ультразвукового исследования в диагностике новообразований кожи // Кремлевская медицина. – 2009. – No 4. – С.11-15.
- Пржедецкий Ю.В. Максимова Н.А., Позднякова В.В., Хохлова О.В. Некоторые аспекты применения новых технологий ультразвуковой реконструктивной онкохирургии молочной железы и кожи // Вопросы онкологии. Материалы 8 Всероссийского съезда онкологов. – СП., 2013. – С. 321.
- Jasaitiene D., Valiukeviciene S., Linkeviciute G, Raisutis R, Jasiuniene E., Kazys R. Principles of high-frequency ultrasonography for in vestigation of skin pathology // J Eur Acad Dermatol Venereol. – 2011. – Vol. 25, No 4.– P. 375-382.